思考や感情、行動を司る「脳」を扱う神経科学に強い関心を寄せ、その扉を自ら開こうとする高校生たちがいます。今回、そんな高校生4名と、神経内科医・西村先生との対談をお届けします。
彼らは、神経科学に興味のある中高生が作るコミュニティ、IYNA Japanのメンバーです。IYNA Japanは、International Youth Neuroscience Association(IYNA)という中高生の国際神経科学団体の日本支部として、中高生が神経科学に興味を持つきっかけを提供することを目的に、コミュニティ作り・教育活動・発信活動などを行っています。
「第一線で活躍する専門家のお話しを聞いてみたい!」そんな高校生たちの純粋な思いがきっかけとなり、この企画が実現しました。学問としての神経科学の面白さ、神経内科医として働くことの魅力、病気や人とどう向き合うか、学びをどう広げていくかといった、幅広いテーマを語り合います。
神経内科と脳神経内科の違いは?どんな診療科?

まず先生のご専門について伺いたいです。神経内科とはどんな診療科なのか、代表的な疾患や重要な疾患にはどのようなものがあるか、教えていただけますか?

逆に質問ですが、神経内科にはどんなイメージを持っていますか?

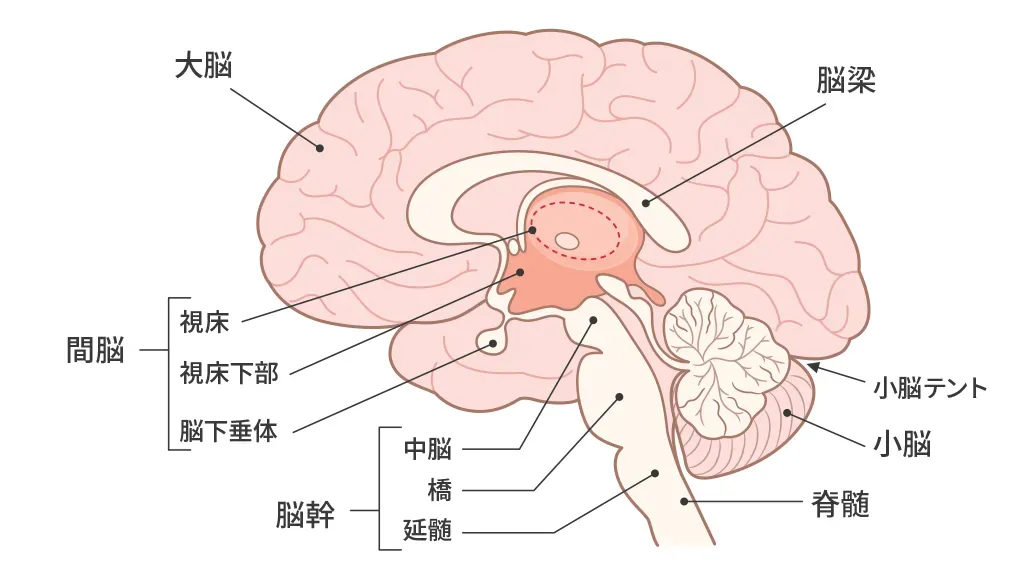
パーキンソン病や認知症など、外科的ではない脳の疾患を診る科というイメージです。

そのイメージでほぼ合っています。患者さんには「脳や神経に関わる、全身に及ぶ臓器の診察をする科」と説明しています。

神経内科が扱う疾患にはどのような疾患があるのでしょうか。

パーキンソン病などの神経変性疾患、感染症では髄膜炎やプリオン病などを扱いますし、ALSなどの脊髄の疾患や、糖尿病に伴う神経障害、神経免疫疾患も扱います。
神経免疫疾患は、自分の免疫が神経を攻撃し、しびれや麻痺といった症状が出る疾患です。
神経内科にはALSやパーキンソン病のように治らない疾患も多く、治すというより「病気とどう付き合っていくか」を患者さんと一緒に考え、人生を支えていくことも重要なミッションです。

神経内科を専門とする医師の数はどれくらいなのでしょうか?

専門医が約7,000名、学会会員は約10,000名です。糖尿病内科の登録医師が約15,000名なので、それに比べると少なく、難しいことが好きな人が集まる診療科といえます。

病院によって「脳神経内科」と「神経内科」という呼び方がありますが、何か違いはあるのでしょうか?

診療内容は同じです。名称の違いだけで、「脳神経内科」も「神経内科」も同じ領域を診ています。
もともとは「神経内科」で統一されていましたが、2017年頃に内科専門医制度が変わり、名称の見直しがありました。「神経内科」が精神科と間違われやすいこともあり、脳神経外科と対になるように「脳神経内科」と呼ぶことになったんです。
現在は移行期なので、病院によって表記が異なるという状況になっています。


脳神経外科はやはり手術が多くて、神経内科とは働き方は違ってくるのでしょうか?

そうですね。脳神経外科は手術中心で当直やオンコール(夜間や休日などに、急な呼び出しに備えて職場外で待機する勤務形態)も多くなります。人数が少ない病院では、4人で当直を回すこともあり、ほぼ常にオンコール状態というかなり大変なところもあります。
神経内科でも、血管内治療(カテーテルという細い管を血管から挿入し、体内の病変部位に直接アプローチする治療法)を担当する場合は、3日に1度は当直やオンコールがあり、病院中心の生活になります。

新しい治療を導入する際は、どのように検討されますか?不安はありませんか?

必ず文献を確認します。まずは勉強会に参加し、そこで取り上げられたテーマの論文を3〜4本は読みます。それでも不十分と感じれば、さらに追加の資料を探すこともあります。

ガイドラインに載っていない治療を行うこともあるのでしょうか?

基本的には行いません。万一トラブルがあった場合、ガイドラインに従っていなければ訴訟の対象になります。
私は実際の訴訟案件の意見書を書くこともあるのですが、その際も「ガイドラインに沿っているか」を最も重視します。